核醫(yī)學(xué)的輻射防護是大家關(guān)注卻不甚了解的問題,有時甚至從業(yè)人員也不了解具體的數(shù)據(jù),可能會給患者、家屬不恰當(dāng)?shù)慕ㄗh。其中,妊娠、備孕可能是患者和家屬最為關(guān)心的問題,比如,接受核醫(yī)學(xué)檢查/治療的患者家中有孕婦怎么辦?懷孕的患者做完核醫(yī)學(xué)檢查要終止妊娠嗎?做核醫(yī)學(xué)檢查影響備孕嗎?核醫(yī)學(xué)從業(yè)人員也關(guān)心,備孕/懷孕了,需要換崗嗎?
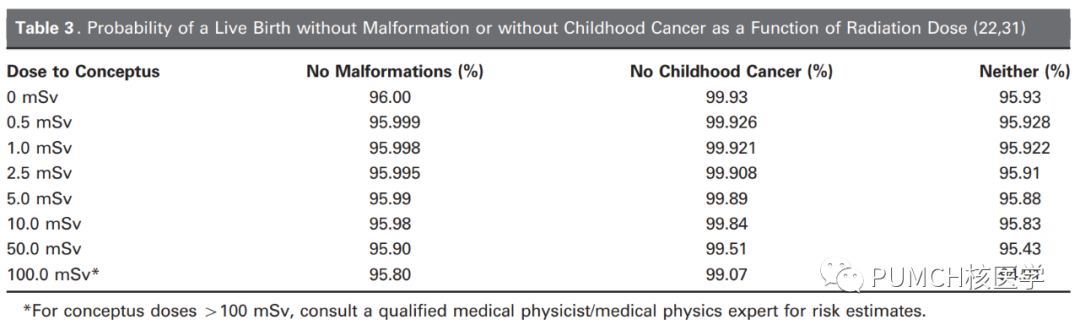
醫(yī)療照射對妊娠的影響我們在開電離輻射的檢查申請時,HIS系統(tǒng)都會提示要填寫女性患者的妊娠情況。胚胎或胎兒作為年齡尚為負數(shù)的人類前體,對電離輻射是最敏感的,較大的照射劑量可能會造成胎死、畸形、神經(jīng)系統(tǒng)發(fā)育不良、早發(fā)腫瘤等不良結(jié)局。在非必要的情況下,盡量不給妊娠患者開具有電離輻射的檢查項目。電離輻射對胎兒的生物學(xué)效應(yīng)包括細胞死亡和未修復(fù)或異常修復(fù)的DNA損傷。細胞死亡為確定性效應(yīng),有一定輻射劑量閾值,通常認為超過100-200mGy的劑量會發(fā)生細胞死亡,可造成胎死、中樞神經(jīng)系統(tǒng)發(fā)育異常、白內(nèi)障、發(fā)育遲緩、畸形等等,而低于該閾值則不會發(fā)生。DNA修復(fù)損傷為隨機效應(yīng),發(fā)生幾率隨劑量增加而增長,沒有確定的閾值,可能造成腫瘤的發(fā)生。電離輻射對胎兒的影響主要取決于孕期和輻射劑量,在孕期的不同階段,輻射對胚胎或胎兒的風(fēng)險有所不同:①0-2周末(胚種期,受精至著床),此階段可認為是“全或無”的效應(yīng),細胞損傷通常會被修復(fù),也可能直接造成胚種無法著床或死亡;②3周初-8周末(胚胎期,主要器官發(fā)育階段),超過100-200mGy的輻射劑量有增加畸形幾率的風(fēng)險;③9周-出生(胎兒期),包含8-25周中樞神經(jīng)系統(tǒng)主要發(fā)育期,其中8-12周中樞神經(jīng)系統(tǒng)對輻射最為敏感,100mGy以上的輻射劑量可能引起智力下降,1Gy的輻射可造成智障,而16周以后就不這么敏感了。在早發(fā)腫瘤方面,一項meta分析總結(jié)了胎兒期未接受過照射的背景人群早發(fā)(0-15歲)實體或血液系統(tǒng)腫瘤的幾率約為0.2%-0.3%,而胎兒期照射劑量100mGy的人群早發(fā)腫瘤發(fā)生率約0.3%-0.4%。下表列出了胚胎/胎兒未接受與接受不同輻射劑量時,畸形和早發(fā)腫瘤的發(fā)生率,可以看出,100mSv以下的吸收劑量對胎兒畸形和早發(fā)腫瘤的發(fā)生幾乎無影響。
核醫(yī)學(xué)等檢查對胎兒的輻射劑量
當(dāng)胎兒接受的輻射劑量不超過100mSv時,并不認為輻射會影響妊娠結(jié)局,也不建議因此而終止妊娠。實際上超出100mSv的情況很少見,除去腹盆腔放療或意外事故,核醫(yī)學(xué)的診斷性顯像、CT都難以達到100mSv的上限。下表是一些常見的核醫(yī)學(xué)檢查對孕早期和孕晚期的胎兒造成的輻射劑量,比如孕早期媽媽做了骨顯像,胎兒接受的劑量是4.7mGy,如果是做的99mTc-DTPA腎顯像(而且還是20mCi的注射劑量),胎兒接受的劑量是5.9-9.0mGy,都遠遠低于100mGy。
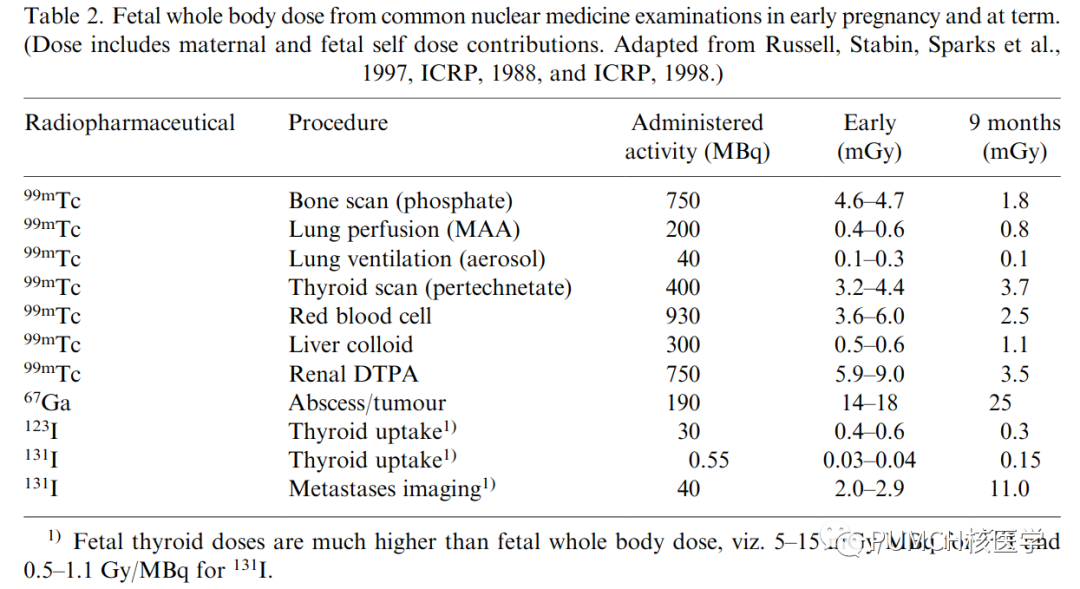
對于FDG PET,在孕早期(3個月以內(nèi)),胎兒接受的輻射劑量大概是1.2mGy/母體每mCi注射劑量,孕9個月大概是0.5mGy/mCi。如果是70kg孕早期媽媽,按0.15mCi/kg的注射劑量,那么FDG PET給胎兒帶來的輻射劑量是12.6mGy。衰減校正的CT根據(jù)掃描參數(shù)不同,給胎兒帶來的輻射劑量約6-14mGy。
下表是診斷CT給胎兒帶來的輻射劑量,盆腔的CT平掃是25mGy。

需要注意的是,由于碘131會通過胎盤且被胎兒甲狀腺攝取,所以胎兒甲狀腺接受的劑量會遠高于胎兒全身的劑量。碘131可能造成胎兒永久性甲減或發(fā)生甲癌,因此放射性碘治療或診斷都不應(yīng)用于孕婦。即便是做吸碘率,按10μci的碘131劑量,胎兒甲狀腺接受的輻射劑量可以高達400mGy。在前面那期“哺乳媽媽做完核醫(yī)學(xué)檢查,喂?還是不喂?”中,我們也提到,碘131可以被乳腺的NIS轉(zhuǎn)運到乳汁中,所以哺乳期媽媽即便只是做吸碘率,也要停止哺乳至少3周。
那如果是孕早早期,還不知道已經(jīng)妊娠,就做了吸碘率怎么辦呢?人的甲狀腺組織始發(fā)于胚胎期的第3周,開始形成甲狀腺原基,第7周到達最終位置,到第8周開始有濃聚碘和碘有機化功能。當(dāng)妊娠了但還沒發(fā)現(xiàn),一般都在孕8周內(nèi)(孕周按末次月經(jīng)推算,孕8周大概是受精卵著床后6周),這時胎兒甲狀腺還沒發(fā)育到能吸收碘,所以上述的碘131通過胎盤的問題其實不是問題,只需要考慮胎兒接受的外照射就可以了(50-100μGy/MBq-0.4mGy),這時的照射水平還是很低的。萬一在孕8周以上的情況下接受了碘131,如果有幸立即(<12h)發(fā)現(xiàn),應(yīng)給患者一定劑量穩(wěn)定的碘化鉀封閉胎兒甲狀腺。胎兒的輻射劑量限值及策略 雖然100mSv以下的輻射劑量對胎兒的風(fēng)險非常非常非常低,但出于安全方面的保守考慮,ICRP將胎兒的劑量限值設(shè)在了與公眾受照劑量同一水平的1mSv/孕期,美國ACOG及NCRP稍稍寬松一點,設(shè)置了5mSv/孕期及0.5mSv/月的劑量上限。需要指出的是,這個劑量限值主要是針對接受職業(yè)照射的妊娠女性而定的。如果妊娠患者確實需要做有電離輻射的檢查時,則要在保證檢查質(zhì)量的同時,盡可能降低胎兒照射,比如:①減少放藥注射劑量,延長采集時間;②盡可能不加腹盆部CT,如果其他部位加CT注意屏蔽;能低劑量CT掃描盡量低劑量;③需要做兩次的檢查先做更可能不正常的那個,比如懷疑肺栓塞的患者做V/Q,先做Q,如果Q正常也不用做V了;④如果一個檢查可以用多種放藥來進行且都available,優(yōu)先用對胎兒照射小的,比如做肺通氣,如果能用133Xe就不用經(jīng)泌尿系統(tǒng)排泄的99mTc-DTPA了;⑤很多放藥都通過泌尿系統(tǒng)排泄,教育患者多喝水勤排尿,盡量降低離子宮最近的膀胱內(nèi)的放射性劑量。核醫(yī)學(xué)檢查對生殖的影響妊娠的患者接受核醫(yī)學(xué)檢查或治療的情況還是很少見的,更多的是備孕期的患者關(guān)于輻射對生殖功能影響的顧慮。大劑量的電離輻射確實會損傷卵巢及子宮的功能。在女性出生時,卵母細胞的數(shù)量已固定,輻射可能加速卵泡耗盡、更年期提前。卵母細胞的半數(shù)致死量約2Gy,還是比較射線敏感的,但這個劑量除非是全腹放療,一般也很難達到。一般推薦女性患者接受較大劑量輻射(>500mGy)后延遲>2個月再懷孕,而10mGy的輻射劑量對卵母細胞的存活率和發(fā)育是沒有影響的。核醫(yī)學(xué)常用的診斷藥物,包括18F-FDG,對卵巢的照射劑量基本都<0.1mGy/MBq。比如注射10mCi FDG,卵巢接受的輻射劑量約5.55mGy(睪丸還要更低一些),所以對于生殖安全來說是沒有影響的。對于碘131,卵巢接受的輻射劑量大約是1.6mGy/mCi(不同的吸碘率這個值差別不大),所以對于甲亢患者,即便接受了比較大劑量的碘131治療,對于生殖安全來說其實沒有多大影響。我們告知患者治療后避孕半年,一來是等待體內(nèi)碘131衰變,畢竟沒有必要去增加孕期的輻射劑量,二來更主要是基于甲亢恢復(fù)、治療后甲減得到控制的考慮。核醫(yī)學(xué)檢查對孕婦/公眾的影響最后一個問題,如果患者做了核醫(yī)學(xué)檢查,家屬中的孕婦該注意什么?這個問題其實更常見,但不少核醫(yī)學(xué)從業(yè)者對這個問題都不甚了解。以18F-FDG為例,如果從注射完畢后開始,陪同人員與患者保持0.5米的距離直到檢查結(jié)束(2小時),可以算是非常近距離且長時間的接觸了,陪同人員接受的輻射劑量大概是1mSv;如果距離拉開到1米,那么劑量不到0.5mSv。這個劑量即便對于孕婦也是安全的,所以即使在注射完畢后立即陪同了患者,也沒有什么影響,更不用說患者檢查結(jié)束后回到家中,與家屬中的孕婦接觸時,其實沒有特別的注意事項。
作者:北京協(xié)和醫(yī)院核醫(yī)學(xué)科 吳美其
- PET/CT檢查肺結(jié)節(jié)的優(yōu)勢 2023-07-26
- 核醫(yī)學(xué)科:精準(zhǔn)診斷帕金森病不再困難 2023-02-07
- 做完核醫(yī)學(xué)檢查,要終止妊娠嗎 2023-02-07
- 肺結(jié)節(jié)有必要做PET/CT嗎? 2022-11-28
- 核醫(yī)學(xué)甲狀旁腺顯像,讓甲旁亢病灶無處遁形! 2022-11-28











